Blasenkrebs: Ursachen, Symptome und Behandlung
Was ist Blasenkrebs?
Ein Harnblasenkarzinom (Blasenkrebs) ist ein bösartiger Tumor, der sich in der Blase bildet. Er zählt zu den häufigsten Krebserkrankungen der Harnwege und sollte möglichst frühzeitig behandelt werden. Ansonsten weitet er sich auf das benachbarte Gewebe wie etwa die Prostata oder die Gebärmutter aus und kann auch in andere Organe streuen. Solange sich die Erkrankung noch im Anfangsstadium befindet, lässt sie sich gut behandeln.
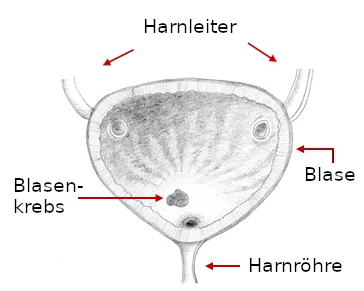
Abb. Blasentumor: Der Krebs kann an unterschiedlichen Stellen der Harnblase wachsen. Manchmal sind sogar mehrere Bereiche gleichzeitig betroffen.
Sind Blasenkrebs und Urothelkarzinom dasselbe?
Meistens schon. Das Harnblasenkarzinom geht fast immer von der oberflächlichen Zellschicht der Blase aus, dem sogenannten Urothel. Es wird somit häufig auch als Urothelkarzinom bezeichnet. Doch auch andere Zellen in der Harnblase können, wenn auch selten, entarten und zu einer Krebserkrankung führen. Hierzu zählen die sogenannten Plattenepithel- und Adenokarzinome, die etwa 5% bzw. 2% der Blasentumore ausmachen.
Gibt es auch ungefährliche, gutartige Blasentumore?
Ja, die gibt es durchaus. Nicht jede Geschwulst in der Blase muss die Alarmglocken schrillen lassen. Allerdings lässt sich erst nach einer Probeentnahme von Tumorgewebe definitiv sagen, ob es sich um einen Blasenkrebs oder eine gutartige Wucherung handelt, die keine Metastasen erzeugt und nicht lebensbedrohlich ist. Zu diesen harmlosen Befunden zählen zum Beispiel Hämangiome und Neurofibrome, die von Blutgefäßen bzw. Nervenzellen ausgehen können.
- Details
Der Blasenkrebs hat leider die Tendenz, trotz einer Behandlung erneut aufzutreten. Deshalb sind regelmäßige Kontrolltermine bei Ihrem Urologen besonders wichtig. Falls sich hierbei Hinweise auf einen Rückfall zeigen, kann frühzeitig die Behandlung eingeleitet werden. Und je eher die Therapie erfolgt, umso höher ist die Chance auf Heilung.
- Details
Wenn Verdacht auf ein Harnblasenkarzinom besteht, wird Ihr Arzt eine Reihe an Tests und Untersuchungen durchführen, um der Sache auf den Grund zu gehen. Diese bestehen aus folgenden Schritten:
- Details
Das ist eine sehr wichtige und gute Frage, auf die es allerdings keine pauschale Antwort gibt. Da uns aber durchaus bewusst ist, wie sehr die Betroffenen die Frage nach der voraussichtlichen Lebenszeit umtreibt, wollen wir Ihnen hier möglichst genaue Informationen zu diesem Thema geben.
Mit Ernährung und Heilpflanzen gegen Krebs: Was ist gesichert?
- Details
Erhält man die Diagnose „Blasenkrebs“, ist man natürlich erst einmal geschockt.
- Details
Nein, ein Zusammenhang zwischen Blasenkrebs und dem Konsum von Süßstoffen, Kaffee und schwarzem Tee konnte nicht nachgewiesen werden. Künstliche Süßungsmittel standen zwar lange Zeit im Verdacht, die Tumorerkrankung zu fördern, jedoch ließ sich diese Vermutung trotz zahlreicher Studien nie bestätigen.
- Details
Selten, aber es ist möglich. Bis jetzt sind allerdings nur wenige Erbkrankheiten oder genetische Veränderungen bekannt, die nachweislich mit einem erhöhten Krankheitsrisiko einhergehen. Die bedeutendsten hierunter sind:
- Details
Die meisten Harnblasenkarzinome sind nikotinbedingt. In Europa ist etwa jeder zweite Blasenkrebs bei Männern und jeder dritte bei Frauen auf das Rauchen zurückzuführen. Und nicht nur das Krankheitsrisiko steigt durch den Zigarettenkonsum; auch die Rückfallquote nach der Behandlung eines Blasenkrebses im Anfangsstadium nimmt zu: Raucher und Ex-Raucher erkranken nach der Therapie häufiger und schneller erneut an dem Tumor als Nichtraucher.
- Details
Ja, das Harnblasenkarzinom kommt öfter vor, als so mancher denken mag; fast 1% aller Frauen und 3% der Männer sind im Laufe ihres Lebens von dem Tumorleiden betroffen – Tendenz steigend; die Zahl an Neuerkrankungen hat nämlich in den letzte 15 Jahren um 30% zugenommen. Auch Geschlecht und Alter spielen eine wichtige Rolle: Männer erkranken etwa dreimal häufiger an Blasenkrebs als Frauen. Das Lebensalter, in dem die Diagnose Blasenkrebs gestellt wird, liegt durchschnittlich bei 73 bis 75 Jahren; vor dem 40. Lebensjahr tritt die Erkrankung kaum auf.
- Details
Sollte Ihnen Blut beim Wasserlassen auffallen, ohne dass Sie sonstige Beschwerden oder Schmerzen plagen, muss nicht immer ein Blasentumor hinter dem Symptom stecken. Auch andere Erkrankungen kommen als Ursache infrage. Dies sind unter anderem:
- Details
Hat sich der Blasenkrebs schon auf die benachbarten Organe ausgedehnt oder hat er sogar schon gestreut, können weitere Beschwerden auftreten. Hierzu zählen:
- Details
Das wichtigste Merkmal der Tumorerkrankung ist Blut im Urin, ohne dass weitere Beschwerden beim Wasserlassen vorhanden sind. Auch ein Kommen und Gehen der Blutung ist durchaus häufig. Bei etwa 80 % der Erkrankten wird der Blasenkrebs aufgrund dieser Symptome entdeckt.
- Details
Je weiter ein Harnblasenkarzinom fortgeschritten ist, umso höher ist das Risiko für Tumorabsiedlungen in andere Organe (Metastasen). Wird etwa bei der TNM-Klassifikation ein Tumorstadium der Klasse T3b nachgewiesen, liegt das Risiko für Fernmetastasen bei 50%.
- Details
Je geringer die Tumorausdehnung ist, umso niedriger ist auch die Gefahr einer Streuung des Krebses. Erste Anhaltspunkte, ob sich die Tumorzellen eventuell schon in die benachbarten Lymphknoten ausgebreitet haben, liefert der pathologische T-Wert (= pT-Wert). Dieser wird nach der feingeweblichen Untersuchung des entnommenen Tumors festgelegt und gibt an, ob der Krebs nur oberflächlich wächst oder bereits tiefer in die Blase eingedrungen ist:
- Details
Unter dem Tumorstadium versteht man die sogenannte TNM-Tumorklassifikation. Diese sagt aus, wie tief der Krebs bereits in die Blase eingewachsenen ist und ob sich Tumorzellen bereits an anderen Orten im Körper angesiedelt haben. Hierbei wird wiederum zwischen den Lymphknoten, die meist zuerst befallen sind, und anderen Organen wie z. B. der Leber oder den Knochen unterschieden.
- Details
Zur Behandlung eines Harnblasenkarzinoms stehen mehrere Optionen zur Verfügung. Die eine Therapie, die für alle Betroffenen gilt, gibt es leider nicht. Welches Behandlungsregime für Sie das richtige ist, hängt maßgeblich von folgenden Faktoren ab:
- Details
Das ist eine sehr gute Frage; leider ist sie schwierig zu beantworten, weil so viele individuelle Aspekte eine Rolle spielen. Diese reichen vom Bösartigkeitsgrad der Krebszellen bis zur genauen Lokalisation, Größe und Anzahl der Tumore (es kann durchaus mehr als nur eine Geschwulst in der Harnblase wachsen), bis hin zur Eindringtiefe des Karzinoms in die Blase. Deshalb ist es nicht möglich, eine generelle Aussage zu treffen.
- Details
Die TUR-B gehört zu den häufigsten Eingriffen beim Blasenkarzinom. Sie dient sowohl zur Diagnose als auch zur Therapie und besteht aus der operativen Entfernung des kompletten Blasentumors, soweit dies möglich ist. Das entnommene Gewebe wird auf die Eindringtiefe und den Entartungsgrad des Tumors untersucht. Beides ist essenziell für die weitere Therapieplanung. Auch bei sehr fortgeschrittenem Blasenkarzinom wird das Verfahren oft angewandt, um die Tumormasse zu reduzieren.
- Details
Die starke Entzündung der Blase durch die BCG-Bakterien geht leider recht häufig mit negativen Begleiteffekten einher. Mehr als jeder zehnte Behandelte leidet unter den Folgen der Entzündungsreaktion; hierzu gehören unter anderem häufiger Harndrang, blutiger Urin und Brennen bzw. Schmerzen beim Wasserlassen. Auch eine Entzündung der Prostata, Fieber und grippeartige Symptome wie Schwäche und Krankheitsgefühl sind keine Seltenheit. Weniger oft kommt es zu schweren Nebenwirkungen, die u. a. auf der Ausbreitung der Bakterien im Körper beruhen oder auf der Narbenbildung durch die chronische Entzündungsreaktion (weniger als 1 von 100 Personen ist betroffen). Hierzu zählen:
- Details
Bei BCG (Bacille-Calmette-Guerin) handelt es sich um ein abgeschwächtes Tuberkulose-Bakterium. Der Erreger wird zur Therapie beim oberflächlichen Harnblasenkarzinom mit mittlerem bis hohem Rückfall- und Ausbreitungsrisiko eingesetzt.
- Details
Die örtliche Chemotherapie mit Mitomycin C wird für gewöhnlich ziemlich gut vertragen. Leichte Nebenwirkungen wie eine allergische Hautreaktion, häufiger Harndrang, Blut im Urin und Brennen oder Schmerzen beim Wasserlassen treten höchsten bei jedem zehnten Behandelten auf. Bedeutend seltener sind schwere Begleiteffekte (weniger als 1 von 100 Personen ist betroffen). Hierzu zählt eine schwere Blasenentzündung (nekrotisierende Zystitis), Harnstau in den Nieren aufgrund von Harnleiterengstellen und Minderung des Blasenvolumens (Folge: ein Harndrang tritt bereits bei geringer Blasenfüllung auf).
- Details
Nach der TUR-B erfolgt die Stadieneinteilung des Blasenkrebses (TNM-Klassifikation und Grading). Sollte sich hierbei zeigen, dass der Tumor noch nicht tief in die Blase eingewachsen ist, das Risiko für ein Wiederauftreten oder eine Ausbreitung des Krebses aber recht hoch ist, wird Ihnen Ihr Arzt die Instillationstherapie empfehlen. Hierbei wird ein Medikament über einen Katheter eingefüllt und verbleibt in der Blase für eins bis zwei Stunden.
- Details
Neben der kompletten Entnahme der Harnblase gibt es weitere Therapieoptionen, die manchmal zum Einsatz kommen. Sollten Sie der Zystektomie eher skeptisch gegenüber stehen, lassen Sie sich bitte von Ihrem Arzt ausführlich beraten. Er kann Sie darüber aufklären, ob eine der folgenden Maßnahmen eine geeignete Alternative für Sie wäre oder Sie doch lieber die Blasenentfernung durchführen lassen sollten.
- Details
Die Entfernung der Prostata im Rahmen der radikalen Zystektomie geht leider mit dem Verlust der Erektionsfähigkeit einher. Denn die Nerven, die für die Potenz ausschlaggebend sind, verlaufen am Rande der Prostatadrüse. Nur in Ausnahmefällen kann versucht werden, die Nervenbündel zu schonen und somit die Potenz zu erhalten. Ob dies bei Ihnen möglich ist, hängt von der Ausdehnung und Lokalisation des Blasenkrebses ab. Sprechen Sie das Thema am besten bei Ihrem Arzt an und lassen Sie sich gründlich bezüglich der Möglichkeiten beraten.
- Details
Wie lange Sie nach einer Zystektomie krankgeschrieben werden, hängt vom individuellen Heilungsverlauf, den Begleitumständen und natürlich von Ihrem Beruf ab. Eine allgemeingültige Anzahl von Tagen lässt sich darum nicht festlegen.
- Details
Die Zystektomie soll den Krebs gänzlich entfernen. Doch trotz aller Bemühungen bleibt leider nicht jeder Betroffene dauerhaft tumorfrei. Betrachtet man alle operierten Personen, sind fünf Jahre nach dem Eingriff gut zwei Drittel der Behandelten am Leben. Das klingt erst einmal ernüchternd; allerdings müssen Sie bedenken, dass ohne den Eingriff keine Aussicht auf Heilung bestünde.
- Details
Vor der OP: Vorbereitung, Aufklärung und Medikamente
Da die Blasenentfernung als recht anspruchsvoll gilt, wird sie nur von erfahrenen Operateuren durchgeführt. Im Krankenhaus wird Ihnen einer der Ärzte den gesamten Ablauf des Eingriffes ausführlich erklären. Stellen Sie hierbei ruhig alle Fragen, die Ihnen durch den Kopf gehen.
- Details
Sollte der Krebs bereits tief in die Blase eingewachsen sein (ab einem Tumorstadium T2), muss die gesamte Blase und angrenzendes Gewebe entfernt werden. Dies ist zwar ein großer Eingriff, kann aber ein Fortschreiten der Krankheit oder die Metastasenbildung verhindern – vorausgesetzt, der Krebs hat noch nicht in ferne Lymphknoten bzw. andere Organe gestreut.
- Details
Bei dieser Form der Urinausleitung wird aus Darmgewebe ein großes Reservoir gebaut. Ähnlich wie beim Conduit entleert sich der Urin durch eine Öffnung in der Bauchhaut (Urostoma). Allerdings wird hier ein Verschlussmechanismus eingebaut, sodass der Urin gehalten werden kann und nicht konstant ausläuft (ähnlich wie bei einer normalen Blase durch den Schließmuskel). Allerdings verspüren Sie keinen Harndrang, wenn der Pouch voll ist. Deshalb müssen Sie etwa alle vier bis sechs Stunden die Harnblase über einen kleinen Katheter entleeren, der anschließend entfernt wird.
- Details
Die Neoblase ist eine Form der Harnableitung nach der Blasenentfernung. Hierbei wird aus einem Stück des eigenen Darmes ein Blasenersatz gebaut. Die neue Blase wird anstelle des erkrankten Organs im Unterbauch implantiert und analog zur entnommenen Harnblase mit den beiden Harnleitern, die den Urin aus den Nieren transportieren, und der Harnröhre, über die der Urin ausgeschieden wird, verbunden.
- Details
Auch wenn diese Form der Urinableitung meist gut vertragen wird, können Komplikationen auftreten. Hierzu gehört etwa eine Verengung des Urostomas: Durch die Narbenbildung wird der Urinaustrittskanal schmäler und der Harn kann nicht mehr problemlos abfließen. Die Folge ist eine Harnstauung, die unbedingt behandelt werden muss. Auch ein Bauchwandbruch im Stomabereich (Stomahernie) kann auftreten, denn die neu geschaffene Öffnung führt zu einer Schwachstelle in der Bauchwand. Vermeiden Sie deshalb schweres Heben, denn dies kann die Entstehung einer Stomahernie fördern.
- Details
Diese Variante der Harnableitung ist die Standardversorgung nach einer Zystektomie: Ein Stück des eigenen Darmes dient hier als Verbindungsstück zwischen den Harnleitern, über die der Urin aus den Nieren fließt, und dem Urostoma. Letzteres ist eine neu geschaffene Öffnung am Bauch, über die nun der Harn austritt.
- Details
Eine der wichtigsten Fragen, welche die Betroffenen beschäftigt, ist die nach der Harnableitung. Wohin fließt denn nun der Urin, wenn die Harnblase fehlt? Hierfür gibt es mehrere Alternativen.
- Details
Leider nein; allerdings gibt es immer wieder Einzelfälle, bei denen die Behandlung besser anschlägt als zunächst vermutet. Das primäre Ziel der zytostatischen Therapie ist aber vor allem, die Überlebenszeit zu verlängern. So sind etwa nach fünf Jahren noch über 30% der Erkrankten am Leben, wenn der Krebs vor einer Chemotherapie mit MVAC noch nicht gestreut hatte. Ähnlich gut wirkt auch die Behandlung mit Gemcitanbin und Cisplatin.
- Details
Die MVAC-Chemotherapie ist recht nebenwirkungsreich. Besonders oft kommt es zu Mundschleimhautentzündungen, Abfall der weißen Blutkörperchen (die Folgen sind eine hohe Infektanfälligkeit oder Fieber), Haarausfall, Übelkeit und Erbrechen. Im Extremfall sind die Komplikationen sogar lebensbedrohlich.
- Details
Die Kombination aus den vier Medikamenten Methotrexat, Vinblastin, Adriamycin, Cisplatin (MVAC) ist aufgrund des hohen Nebenwirkungsrisikos nur noch die zweite Wahl für eine Chemotherapie des Harnblasenkarzinoms. Bei der MVAC-Chemotherapie werden die Medikamente mehrfach innerhalb eines Zeitraums von 28 Tagen über eine Vene verabreicht. Dieser Zyklus wird abhängig vom Tumorstadium mehrfach wiederholt (zwei bis sechs Mal). Nach etwa zwei bis drei Zyklen wird mit einer Computertomografie kontrolliert, ob die Tumorherde zurückgegangen sind. Bei einem positiven Ergebnis wird die Chemotherapie fortgesetzt.
- Details
Meistens wird die zytostatische Therapie mit Gemcitabin und Cisplatin zur Therapie des fortgeschrittenen Blasenkarzinoms eingesetzt. Diese Kombination zählt zu den effektivsten und verträglichsten Chemotherapien beim Harnblasenkrebs.
- Details
Eine Chemotherapie besteht aus verschiedenen Medikamenten, die über einen Zyklus von mehreren Tagen verabreicht werden. Die Therapie der Wahl besteht aus einer Kombination von Gemcitabin und Cisplatin. Eine Alternative hierzu ist das MVAC-Schema (Methotrexat, Vinblastin, Adriamycin und Cisplatin); eine weitere Option ist die Hochdosis-MVAC, die eine Abwandlung der normalen MVAC-Chemotherapie ist.
- Details
Enfortumab-Vedotin (Padcev®) ist ein Medikament, das beim fortgeschrittenen Blasenkarzinom eingesetzt wird. Bevor die Therapie mit Padcev erfolgen kann, müssen Sie bereits eine Chemo- und Immuntherapie erhalten haben.
- Details
Sollte die zytostatische Behandlung beim metastasierten Blasenkrebs keine ausreichende Wirkung zeigen, erfolgt eine Immuntherapie mit den sogenannten Checkpoint-Inhibitoren. Die Medikamente dieser Wirkstoffklasse sind Antikörper, die das eigene Abwehrsystem im Kampf gegen den Tumor stärken. Die Immuntherapie führt recht häufig zu einem teilweisen oder kompletten Rückgang des Harnblasenkarzinoms, sodass wertvolle Lebenszeit gewonnen werden kann.
- Details
Dieses Verfahren ist die Alternative zur kompletten Blasenentfernung. Der Erfolg der kombinierte Radiochemotherapie soll auch ähnlich gut sein: Bei 60 bis 80% der Erkrankten kann durch diese Kombination aus OP, Bestrahlung und Chemotherapie der Krebs zurückgedrängt werden. Ebenso sind die Überlebensraten vergleichbar: Nach einem Zeitintervall von fünf Jahren sind etwa 50% bis 60% der Behandelten am Leben.
- Details
Leider ist eine dauerhafte Heilung des Tumors in diesem Stadium (noch) nicht möglich. Bislang können die aktuellen Behandlungsoptionen wie Chemotherapien, Bestrahlung oder Immuntherapie die Ausbreitung des Krebses nur verzögern und Beschwerden lindern. Es bleibt zu hoffen, dass Forscher in absehbarer Zukunft auf neue Therapiemöglichkeiten stoßen, die in einem solch fortgeschrittenen Krebsstadium die Tumorzellen besser und länger in Zaum halten können.
- Details
Die Erfolgsaussichten, dass der Harnblasentumor nach der Therapie nicht mehr zurückkommt, hängt von vielen Faktoren ab. Hierzu zählen:





Weiterlesen …